Fréquence
Fréquence dans le monde
- Le virus de la rage est présent sur tous les continents, sauf en Antarctique, et touche plus de 150 pays et territoires dans le monde.
- La rage est responsable du décès d'environ 55 000 personnes annuellement dans le monde, principalement en Asie et en Afrique où elle est endémique. Elle touche surtout des hommes et des jeunes enfants de moins de 15 ans en zone rurale. Jusqu'à 99% des décès humains dus à la rage sont consécutifs à une transmission du virus par un chien infecté.
- La rage est encore présente en Europe de l'Est, en Turquie et en Afrique du Nord, notamment chez les chiens, renards, chiens viverrins et chauves-souris; en Amérique du Nord, la majorité des cas humains de rage proviennent de chauves-souris.
- En Europe Occidentale, les campagnes de vaccination orale pour éliminer le virus de la rage chez les animaux sauvages ont permis d'éliminer la maladie chez les animaux sauvages (virus de la rage classique - Rabies virus – RABV), mais pas chez les chauves-souris chez qui circulent les lyssavirus EBVL -1 /- 2 (European bat lyssavirus -1 et -2), apparentés au virus de la rage classique.
Fréquence chez nous
- La Belgique, qui a effectué un programme d'élimination de la rage classique (RABV) via la vaccination orale des renards de 1989 à 2003, est libre de rage classique depuis 2001. Parallèlement une politique sanitaire a été appliquée aux animaux domestiques, avec identification obligatoire et mesures contraignantes de vaccination lors des échanges ou des importations. Seuls deux cas de rage classique, en 2007 et 2008, ont été constatés, et il s'agissait de chiens importés illégalement d'Afrique.
- En 2016 et 2017, les deux premiers cas autochtones de chauves-souris atteintes par le virus de la rage lyssavirus -1b ont été diagnostiqués en Wallonie, confirmant que le virus de la rage aérienne circule en Belgique.
Contamination
Agent responsable
- L'agent responsable est un virus à ARN du genre Lyssavirus, de la famille des Rhabdoviridae.
- Plusieurs espèces de virus (11) sont classées sous ce genre Lyssavirus: le virus de la rage classique (Rabies virus, RABV) et de nombreux génotypes chez les chauves-souris.
- Le virus est sensible à la lumière du soleil et à la dessication; il ne survit pas longtemps dans l'environnement ou en dehors de son hôte.
Animal réservoir
- Tous les mammifères peuvent potentiellement être atteints, mais il y a des différences de réceptivité en fonction des espèces. Par contre, les oiseaux, les serpents et les poissons ne peuvent pas attraper la rage.
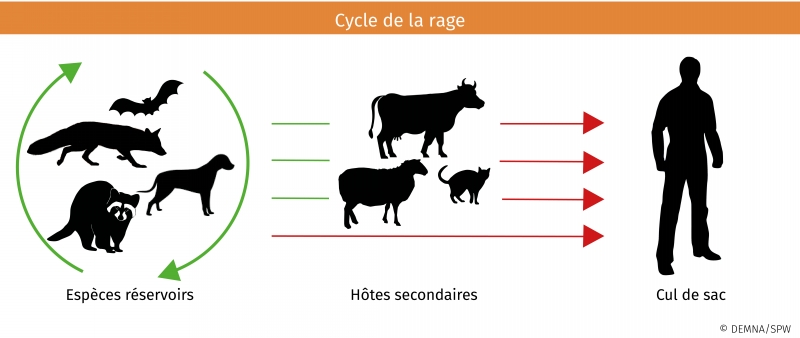
- Les principaux réservoirs du virus de la rage classique sont diverses espèces de carnivores terrestres (chiens, chats, ratons laveurs, mouffettes, renards...), chez qui le virus se maintient de façon endémique, ainsi que les chauves-souris. Les cas mortels chez l'homme sont très rarement consécutifs au contact avec un carnivore sauvage.
- En Europe, les chauves-souris insectivores (principalement Eptesicus et Myotis) sont probablement l'unique réservoir d'autres espèces de Lyssavirus (EBLV - 1 et EBLV – 2) . Contrairement aux mammifères en général (dont l'homme) chez qui ces Lyssavirus sont à l'origine d'une encéphalite aiguë évolutive, les chauves-souris peuvent être porteuses sans développer de signes cliniques. Cependant le taux de transmission du virus de la chauve-souris à d'autres espèces est peu fréquent.
Mode de contamination
- Après avoir atteint le cerveau, le virus se déplace vers les glandes salivaires et se retrouve au niveau de la salive des animaux infectés. Des études menées chez les chiens, chats et furets ont montré que le virus est présent dans la salive des animaux infectés en général de 3 à 7 jours avant l'apparition des symptômes cliniques, et ce jusqu'à leur mort. Par contre le sang, l'urine et les excréments d'un animal infecté ne sont pas associés à un risque d'infection.
- Tout contact direct entre de la salive infectée et une peau lésée ou des muqueuses (yeux, nez, bouche), principalement via une morsure, mais aussi par griffures ou léchages, peut entraîner une contamination.
- L'inhalation d'aérosols contenant du virus est également potentiellement une voie de contamination, mais excessivement rare.
- Très rare également suite à une transplantation d'organe infecté (cornée...).
Dans les pays libres de rage classique, comme en Belgique, la contamination peut se faire
- Soit au contact d'un animal rapatrié d'un pays où la rage est endémique (et pour lequel les obligations vaccinales n'ont pas été respectées)
- Soit via une morsure de chauve-souris.
Après contact avec un animal suspect: nettoyage et désinfection immédiats de la plaie – vaccination pratiquée le plus rapidement possible (idéalement dans les 24 heures après le contact) et administration d'immunoglobulines spécifiques – si possible faire analyser l'animal pour confirmation ou période d'observation de 14 jours de l'animal (car période de contagiosité potentielle de 14 jours avant les premiers symptômes).
Symptômes
Chez l'homme :
- Après morsure débute une période d'incubation de durée variable, de 1 à 12 semaines (mais peut durer jusqu'à plus d'1 an). La durée d'incubation est fonction de la distance entre l'encéphale et la zone d'entrée du virus (morsure), de l'innervation de cette zone (doigts et orteils fortement innervés) et de la quantité de virus inoculée. Pendant que le virus se déplace dans les nerfs jusqu'au cerveau, la salive n'est pas infectante.
- Une phase initiale ne comporte pas de symptômes caractéristiques: légère fièvre, fatigue et céphalées pouvant durer quelques jours; des sensations de fourmillement ou de sensibilité exacerbée à l'endroit de la morsure peuvent apparaître.
- La maladie se poursuit par une phase aiguë et le virus neurotrope provoque une encéphalite aiguë, caractérisée par des modifications de comportement, et une rage furieuse dans la majorité des cas (peur pathologique de l'eau (hydrophobie) ou des courants d'air (aérophobie), hyperactivité, conscience fluctuante, convulsions généralisées). Plus rarement la rage peut être paralytique (mouvements non coordonnés, paralysie progressive).
- Une à trois semaines après la phase aiguë, la mort survient avec un arrêt cardio-respiratoire ou un œdème cérébral.
- La maladie est mortelle une fois que les signes cliniques sont déclarés.
Chez les animaux :
- Une même période d'incubation est également observée, dont la durée est fonction, entre autres, de la localisation de la morsure par rapport à l'encéphale.
- Les premiers symptômes ne sont pas spécifiques et comportent de la fièvre, des vomissements, de l'anorexie et de l'apathie.
- Avec l'encéphalite aiguë apparaissent progressivement, en quelques jours, d'autres symptômes: faiblesse, ataxie, paralysie, convulsions, difficultés respiratoires, difficultés à avaler et salivation excessive, modification du comportement (agissements inhabituels d'animaux sauvages), agression, automutilation.
Animal-homme
Chez l'animal | Chez l'homme |
Cibles | |
Espèces hôtes : Toutes les espèces de mammifères, et y compris les chauves-souris En Belgique:
En Europe de l'Est: renard, chien viverrin, raton-laveur En Afrique, en Asie: chien ou chat, mangouste En Amérique centrale et du Sud: chauve-souris vampire, chien En Amérique du Nord: raton laveur, mouffette, renard, chauve-souris En régions polaires: renard arctique | Activités professionnelles à risque :
|
Fréquence des cas | |
| Plus de cas humains autochtones depuis 1966 en Belgique (seulement personnes infectées à l'étranger). |
Signes cliniques | |
|
|
Statut | |
|
|
Transmission et cycle | |
|
|
Mesures de prévention | |
|
|
Cycle (image)